La espondilitis anquilosante (AS, por sus siglas en inglés) es una forma crónica de artritis. Afecta mayormente los huesos y las articulaciones en la base de la columna, donde esta se conecta con la pelvis. Estas articulaciones resultan inflamadas e hinchadas. Con el tiempo, las vértebras afectadas se pueden unir.
Causas
La AS es el principal miembro de una familia de formas similares de artritis llamada espondiloartritis. Otros miembros incluyen a la artritis psoriásica, la artritis de la enfermedad inflamatoria del intestino y la artritis reactiva. Esta familia de la artritis afecta a 1 de cada 100 personas.
Se desconoce la causa de la AS, sin embargo, los genes parecen tener un impacto. La mayoría de las personas con AS tienen un resultado positivo para el gen HLA-B27 pero no todos los que portan el gen tienen AS.
La enfermedad generalmente comienza entre los 20 y los 40 años, pero puede comenzar antes de los 10 años. Afecta más a los hombres que a las mujeres.
Síntomas
La AS comienza con dolor en la espalda baja que aparece y desaparece, pero normalmente está presente la mayor parte del tiempo a medida que la enfermedad progresa.
- El dolor y la rigidez son peores en la noche, en la mañana o cuando está menos activo. La molestia lo puede despertar.
- El dolor a menudo mejora con ejercicio o actividad.
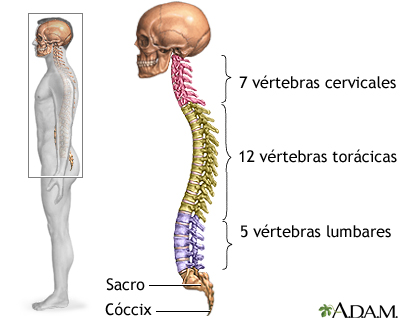
- El dolor de espalda puede comenzar en la articulación entre la pelvis y la columna (articulaciones sacroilíacas). Con el tiempo, puede comprometer toda o parte de la columna.
- La parte inferior de la columna vertebral se vuelve menos flexible. Con el tiempo, usted puede pararse en una posición jorobada hacia adelante.
Otras partes del cuerpo que pueden verse afectadas incluyen:
- Las articulaciones de los hombros, rodillas y tobillos, que pueden inflamarse y doler
- Las articulaciones intercostales y el esternón, de manera que usted no puede expandir completamente el tórax
- El ojo, que puede presentar inflamación y enrojecimiento llamado uveítis
La fatiga también es un síntoma común.
Los síntomas menos comunes incluyen:
- Fiebre leve
La AS puede suceder junto con otras afecciones, como:
- Psoriasis
- Colitis ulcerosa o enfermedad de Crohn
- Inflamación ocular crónica o recurrente (iritis, uveítis)
Pruebas y exámenes
Los exámenes pueden incluir:
- Anticuerpos de antipéptido citrulinado cíclico (CCP) (que debe ser negativo)
- Conteo sanguíneo completo (CSC)
- PCR (proteína C reactiva, una medida de inflamación)
- ESR (por sus siglas en inglés) (tasa de sedimentación eritrocítica, una medida de inflamación)
- Antígeno HLA-B27 (el cual detecta el gen ligado a la espondilitis anquilosante)
- Factor reumatoide (el cual debería ser negativo)
- Radiografías de la columna y de la pelvis
- Resonancia magnética de la columna y de la pelvis
Tratamiento
Su proveedor de atención médica puede recetar medicamentos como los antiinflamatorios no esteroides (AINE) para reducir la inflamación y el dolor.
- Algunos AINE se pueden comprar sin receta. Estos incluyen el ácido acetilsalicílico (aspirin), ibuprofeno (Advil, Motrin) y naproxeno (Aleve, Naprosyn).
- Otros AINE son recetados por su proveedor.
- Hable con su proveedor o con el farmacéutico antes del uso diario y prolongado de cualquier AINE de venta libre.
Usted también puede necesitar medicamentos más fuertes para controlar el dolor y la hinchazón, como:
- Terapia con corticosteroides (como prednisona) usados por poco tiempo
- Sulfasalazina
- Un inhibidor biológico del factor de necrosis tumoral (FNT) (como etanercept, adalimumab, infliximab, certolizumab o golimumab)
- Un inhibidor biológico de la interleucina (IL)17A, secukimab o ixekizumab
- Inhibidores de la cinasa Janus (JAK), como tofacitinib y rinvoq
Se puede practicar una cirugía, como el reemplazo de cadera, si el dolor o daño en las articulaciones es grave.
Los ejercicios pueden ayudar a mejorar la postura y la respiración. Acostarse boca arriba en la noche puede ayudar a mantener la postura normal.
Expectativas (pronóstico)
El curso de la enfermedad es difícil de predecir. Con el tiempo, las señales y los síntomas de la AS reaparecen súbitamente (recaída) o se calman (remisión). La mayoría de las personas son capaces de funcionar bien a no ser que tengan mucho daño en la cadera o la columna. Unirse a un grupo de apoyo de personas con el mismo problema generalmente puede ayudar.
El tratamiento con AINE a menudo reduce el dolor y la inflamación. Los tratamientos administrados por vía intravenosa o por medio de inyecciones como los inhibidores de FNT al principio de la enfermedad parecen disminuir el avance de la artritis de la columna. Otros medicamentos más recientes como los inhibidores de Interleukin-17 y medicamentos orales, inhibidores de la quinasa Janus (JAK) pueden ayudar a las personas si otros medicamentos no han funcionado bien.
En raras ocasiones, las personas con espondilitis anquilosante pueden tener problemas con:
- Psoriasis, un trastorno crónico de la piel
- Inflamación ocular (iritis)
- Inflamación del intestino (colitis)
- Ritmo cardíaco anormal
- Cicatrización o engrosamiento del tejido pulmonar
- Cicatrización o engrosamiento de la válvula aórtica del corazón
- Lesión de la médula espinal después de una caída
Cuándo contactar a un profesional médico
Comuníquese con su proveedor si:
- Tiene síntomas de espondilitis anquilosante
- Tiene espondilitis anquilosante y presenta nuevos síntomas durante el tratamiento
Nombres alternativos
Espondilitis; Espondiloartritis; HLA - B27
Imágenes
Referencias
Inman RD, Fitzgerald G. Classification and epidemiology of spondyloarthritis. In: Firestein GS, McInnes IB, Koretzky GA, Mikuls TR, Neogi T, O'Dell JR, eds. Firestein & Kelley's Textbook of Rheumatology. 12th ed. Philadelphia, PA: Elsevier; 2025:chap 75.
Inman RD, Rahman P. Spondyloarthritis. In: Goldman L, Cooney KA, eds. Goldman-Cecil Medicine. 27th ed. Philadelphia, PA: Elsevier; 2024:chap 244.
Taylor WJ, van der Linden SJEF, Robinson PC, Brown M, Østergaard M, Gensler LS. Axial spondyloarthritis. In: Firestein GS, McInnes IB, Koretzky GA, Mikuls TR, Neogi T, O'Dell JR, eds. Firestein & Kelley's Textbook of Rheumatology. 12th ed. Philadelphia, PA: Elsevier; 2025:chap 76.
Ward MM, Deodhar A, Gensler LS, et al. 2019 Update of the American College of Rheumatology/Spondylitis Association of America/Spondyloarthritis Research and Treatment Network Recommendations for the treatment of ankylosing spondylitis and nonradiographic axial spondyloarthritis. Arthritis Care Res (Hoboken). 2019;71(10):1285-1299. PMID: 31436026 pubmed.ncbi.nlm.nih.gov/31436026/.
Ultima revisión 4/1/2025
Versión en inglés revisada por: Diane M. Horowitz, MD, Rheumatology and Internal Medicine, Northwell Health, Great Neck, NY. Review provided by VeriMed Healthcare Network. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.