La tiña corporal es una infección cutánea causada por hongos. También se denomina tiña.
Las infecciones micóticas de la piel relacionadas con esto se pueden encontrar:
- En el cuero cabelludo
- En la barba de un hombre
- En la ingle (tiña inguinal)
- Entre los dedos (pie de atleta)
Causas
Los hongos son microbios que pueden vivir en el tejido muerto del cuero cabelludo, las uñas y las capas externas de la piel. La tiña corporal es causada por hongos de tipo moho llamados dermatofitos.
La tiña corporal es común entre los niños, pero puede presentarse en personas de cualquier edad.
Los hongos prosperan en zonas cálidas y húmedas. Una infección por tiña es más probable si usted:
- Tiene la piel húmeda por mucho tiempo (como a causa de sudoración)
- Presenta lesiones menores de la piel o de las uñas
- No se baña ni se lava el cabello con frecuencia
- Tiene contacto cercano con otras personas (como por ejemplo, en deportes como la lucha libre)
La tiña se puede propagar rápidamente. Usted puede adquirirla si está en contacto directo con un área de tiña en el cuerpo de alguien más. También la puede contraer si toca elementos que contengan el hongo, tales como:
- Ropa
- Peines
- Superficies de piscinas
- Pisos y paredes de duchas
Las mascotas también pueden propagar la tiña. Los gatos son portadores comunes.
Síntomas
La erupción empieza como una zona pequeña de puntos y granos rojos y elevados. Lentamente toma forma de anillo con un borde elevado y rojo y un centro claro. El borde puede lucir escamoso.
La erupción puede ocurrir en los brazos, las piernas, la cara o en otras zonas corporales expuestas.
La zona puede presentar picazón.
Pruebas y exámenes
Su proveedor de atención médica generalmente puede diagnosticar la tiña corporal al examinar la piel.
Usted también puede necesitar los siguientes exámenes:
- Análisis de un raspado de piel de la erupción bajo el microscopio mediante un examen especial
- Cultivo de piel para detectar hongos
- Biopsia de piel
Tratamiento
Mantenga la piel limpia y seca.
Use cremas para tratar las infecciones micóticas.
- Las cremas que contienen miconazol, clotrimazol, ketoconazol, terbenifina u oxiconazol, u otros medicamentos contra los hongos, con frecuencia son útiles para controlar la tiña.
- Usted puede comprar algunas de estas cremas sin necesidad de receta o su proveedor le puede dar una receta para adquirirlas.
Para utilizar este medicamento:
- Lave y seque la zona primero.
- Aplique la crema, empezando exactamente por fuera del área de la erupción y acercándose al centro. Asegúrese de lavarse y secarse las manos después de esto.
- Use la crema dos veces por día durante 7 a 10 días o según lo indique su proveedor,
- No use un vendaje sobre la tiña (dermatofitosis).
Su proveedor puede recetarle medicamento para tomar por vía oral si su infección es muy severa.
Un niño con tiña podrá volver a la escuela una vez que el tratamiento haya empezado.
Para impedir que la infección se propague:
- Lave todas las toallas en agua caliente y jabonosa y luego séquelas utilizando la temperatura más elevada recomendada en la etiqueta de cuidado.
- Use una nueva toalla y un paño cada vez que se lave.
- Limpie bien los fregaderos, las bañeras y los pisos del baño después de cada uso.
- Use ropa limpia todos los días y no comparta prendas de vestir.
- Si practica deportes de contacto, báñese inmediatamente después de hacerlo.
Las mascotas infectadas también deben recibir tratamiento. Esto debido a que la tiña puede propagarse de animales a humanos por el contacto.
Expectativas (pronóstico)
La tiña a menudo desaparece al cabo de 4 semanas cuando se utilizan cremas antimicóticas. La infección se puede propagar a los pies, el cuero cabelludo, a la ingle o a las uñas.
Posibles complicaciones
Estas son dos complicaciones provocadas por la tiña:
- Infección de la piel a raíz del rascado excesivo
- Otros trastornos de la piel que requieren tratamiento adicional
Cuándo contactar a un profesional médico
Consulte con su proveedor si la tiña no mejora con los cuidados personales.
Nombres alternativos
Infección del cuerpo por hongos; Infección por hongos - cuerpo; Tiña circinada; Tiña - corporal
Imágenes
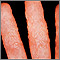 Dermatitis como reacción a la tiña
Dermatitis como reacción a la tiña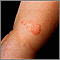 Tiña corporal en la pierna del infante
Tiña corporal en la pierna del infante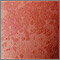 Tiña versicolor- Vista de cerca
Tiña versicolor- Vista de cerca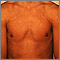 Tiña versicolor en los hombros
Tiña versicolor en los hombros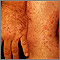 Tiña corporal en la mano y la pierna
Tiña corporal en la mano y la pierna Acercamiento de tiña versicolor
Acercamiento de tiña versicolor Tiña versicolor en la espalda
Tiña versicolor en la espalda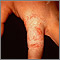 Dermatofitosis - tiña de la mano en el dedo
Dermatofitosis - tiña de la mano en el dedo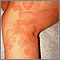 Tiña corporal en la pierna
Tiña corporal en la pierna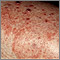 Granuloma por hongos (de Majocchi)
Granuloma por hongos (de Majocchi)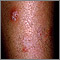 Granuloma por hongos (de Majocchi)
Granuloma por hongos (de Majocchi)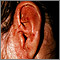 Tiña corporal en el oído
Tiña corporal en el oído
Referencias
Dinulos JGH. Superficial fungal infections. In: Dinulos JGH, ed. Habif's Clinical Dermatology. 7th ed. Philadelphia, PA: Elsevier; 2021:chap 13.
Elewski BE, Hughey LC, Hunt KM, Hay RJ. Fungal diseases. In: Bolognia JL, Schaffer JV, Cerroni L, eds. Dermatology. 5th ed. Philadelphia, PA: Elsevier; 2025:chap 77.
Hay RJ. Dermatophytosis (ringworm) and other superficial mycoses. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases. 9th ed. Philadelphia, PA: Elsevier; 2020:chap 266.
Patterson JW. Mycoses and algal infections. In: Patterson JW, ed. Weedon's Skin Pathology. 5th ed. Philadelphia, PA: Elsevier Limited; 2021:chap 26.
Ultima revisión 10/13/2024
Versión en inglés revisada por: Ramin Fathi, MD, FAAD, Director, Phoenix Surgical Dermatology Group, Phoenix, AZ. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.














