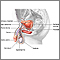
Es un tumor testicular. Este se desarrolla a partir de las células de Leydig. Estas son las células en los testículos que secretan la hormona masculina testosterona.
Causas
La causa de este tumor se desconoce. No hay factores de riesgo conocidos para este tumor. A diferencia de los tumores de células germinativas de los testículos, este tumor no parece estar ligado a los testículos no descendidos.
Los tumores de células de Leydig conforman un número muy pequeño de todos los tumores testiculares. Se detectan con mayor frecuencia en hombres entre los 30 y los 60 años. Este tumor no es común en niños antes de la pubertad, pero puede causar pubertad precoz.
Síntomas
Puede no haber ningún síntoma.
Cuando los síntomas ocurren, pueden incluir:
- Molestia o dolor en el testículo
- Agrandamiento de un testículo o cambio en la forma como se siente
- Desarrollo excesivo de tejido mamario (ginecomastia); sin embargo, esto normalmente puede ocurrir en muchachos adolescentes que no tienen cáncer testicular
- Pesadez en el escroto
- Protuberancia o hinchazón en cualquier testículo
- Dolor en la parte baja del abdomen o la espalda
- Incapacidad para tener hijos (infertilidad)
También se pueden presentar síntomas en otras partes del cuerpo, como los pulmones, el abdomen, la pelvis, la espalda o el cerebro si el cáncer se ha diseminado.
Pruebas y exámenes
Un examen físico típicamente revela una protuberancia firme en uno de los testículos. Cuando su proveedor de atención médica sostiene una linterna eléctrica hasta su escroto, la luz no atraviesa la protuberancia. Este examen se llama transiluminación.
Otros exámenes incluyen:
- Exámenes de sangre para marcadores tumorales: alfa-fetoproteína (AFP), gonadotropina coriónica humana (beta GCH) y deshidrogenasa láctica (DHL)
- Tomografía computarizada del tórax, el abdomen y la pelvis para revisar si el cáncer se ha diseminado
- Ultrasonido del escroto
Generalmente se hace una evaluación del tejido después de extirpar quirúrgicamente todo el testículo (orquiectomía).
Tratamiento
El tratamiento de un tumor de células de Leydig depende de su estadio.
- El cáncer en estadio I no se ha diseminado más allá del testículo.
- El cáncer en estadio II se ha diseminado a los ganglios linfáticos en el abdomen.
- El cáncer en estadio III se ha diseminado más allá de los ganglios linfáticos (posiblemente hasta el hígado, los pulmones o el cerebro).
La cirugía se hace para extirpar el testículo (orquiectomía). También se pueden extirpar ganglios linfáticos cercanos (linfadenectomía).
La quimioterapia se puede usar para tratar este tumor. Debido a que los tumores de las células de Leydig son poco frecuentes, estos tratamientos no se han estudiado tan bien como los tratamientos para otros cánceres testiculares más comunes.
Grupos de apoyo
Unirse a un grupo de apoyo donde los miembros comparten experiencias y problemas en común con frecuencia puede ayudar a mitigar el estrés de la enfermedad.
Expectativas (pronóstico)
El cáncer testicular es uno de los cánceres más tratables y curables. El pronóstico es peor si el tumor no se detecta de manera oportuna.
Posibles complicaciones
El cáncer puede diseminarse a otras partes del cuerpo. Los sitios más comunes incluyen:
- El abdomen
- Los pulmones
- El área retroperitoneal (el área cerca de los riñones por detrás de otros órganos en la zona abdominal)
- La columna vertebral
Las complicaciones de la cirugía pueden incluir:
- Sangrando e infección
- Esterilidad (si se extirpan ambos testículos)
Si usted está en edad de procrear, pregúntele al proveedor acerca de los métodos para guardar sus espermatozoides para su uso en una fecha posterior.
Cuándo contactar a un profesional médico
Comuníquese con su proveedor si tiene síntomas de cáncer testicular.
Prevención
Realizar el autoexamen testicular cada mes puede ayudar a detectar el cáncer testicular en una etapa temprana, antes de que se disemine. La detección temprana del cáncer testicular es importante para el tratamiento eficaz y la supervivencia.
Nombres alternativos
Tumor - células de Leydig; Tumor testicular - Leydig
Imágenes
Referencias
Friedlander TW, Small E. Testicular cancer. In: Niederhuber JE, Armitage JO, Kastan MB, Doroshow JH, Tepper JE, eds. Abeloff's Clinical Oncology. 6th ed. Philadelphia, PA: Elsevier; 2020:chap 83.
National Cancer Institute website. Testicular cancer treatment (PDQ) – health professional version. www.cancer.gov/types/testicular/hp/testicular-treatment-pdq. Updated March 15, 2024. Accessed July 9, 2024.
Stephenson AJ, Gilligan TD. Neoplasms of the testis. In: Partin AW, Dmochowski RR, Kavoussi LR, Peters CA, eds. Campbell-Walsh-Wein Urology. 12th ed. Philadelphia, PA: Elsevier; 2021:chap 76.
Ultima revisión 6/17/2024
Versión en inglés revisada por: Todd Gersten, MD, Hematology/Oncology, Florida Cancer Specialists & Research Institute, Wellington, FL. Review provided by VeriMed Healthcare Network. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.