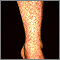
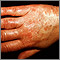
La vasculitis por hipersensibilidad es una reacción extrema a un medicamento, infección o sustancia extraña. Lleva a que se presente inflamación y daño a los vasos sanguíneos, principalmente en la piel. El término no se usa comúnmente porque otros nombres más específicos se consideran más precisos.
Causas
La vasculitis por hipersensibilidad o vasculitis cutánea de los vasos pequeños es causada por:
- Una reacción alérgica a un medicamento o a otra sustancia extraña
- Una reacción a una infección
Generalmente afecta a personas mayores de 16 años.
A menudo, la causa del problema no se puede encontrar ni siquiera estudiando cuidadosamente el historial clínico de la persona.
La vasculitis por hipersensibilidad puede lucir como la vasculitis necrosante sistémica, la cual puede afectar los vasos sanguíneos en todo el cuerpo y no solo en la piel. En niños, puede lucir como púrpura de Henoch-Schölein
Síntomas
Los síntomas pueden incluir:
Pruebas y exámenes
El proveedor de atención médica basará el diagnóstico en los síntomas. El proveedor verificará qué medicamentos ha tomado así como las infecciones recientes que ha tenido. Le hará preguntas sobre tos, fiebre o dolor de pecho.
Le realizarán un examen físico completo
Es posible que le realicen pruebas de orina y sangre para buscar trastornos sistémicos como el lupus eritematoso sistémico, la dermatomiositis o hepatitis C. Las pruebas de sangre pueden incluir:
- Conteo sanguíneo completo con diferencial
- Proteína C reactiva
- Tasa de sedimentación de eritrocitos
- Panel químico con enzimas hepáticas y creatinina
- Anticuerpo antinuclear (ANA)
- Factor reumatoideo
- Anticuerpos citoplasmáticos antineutrófilo (ANCA)
- Niveles de complementos
- Crioglobulina
- Pruebas de hepatitis B y C
- Prueba de VIH
- Análisis de orina
La biopsia de piel muestra inflamación de los vasos sanguíneos pequeños.
Tratamiento
El objetivo del tratamiento es reducir la inflamación.
Su proveedor puede prescribir ácido acetilsalicílico (aspirin), antiinflamatorios no esteroides (AINE) o corticosteroides para reducir la inflamación de los vasos sanguíneos. (No les dé ácido acetilsalicílico a los niños, a no ser que sea indicado por el proveedor).
Su proveedor puede solicitarle que deje de tomar las medicinas que podrían estar causando esta afección.
Expectativas (pronóstico)
La vasculitis por hipersensibilidad en la mayoría de los casos desaparece con el tiempo. La afección puede reaparecer en algunas personas.
Es necesario revisar a las personas con vasculitis continua en busca de vasculitis sistémica.
Posibles complicaciones
Las complicaciones pueden incluir:
- Daño duradero a los vasos sanguíneos o piel con cicatrices
- Vasos sanguíneos inflamados que afectan los órganos internos
Cuándo contactar a un profesional médico
Comuníquese con su proveedor si presenta síntomas de vasculitis por hipersensibilidad.
Prevención
No tome medicinas que le hayan causado una reacción alérgica en el pasado.
Nombres alternativos
Vasculitis cutánea de los vasos pequeños; Vasculitis alérgica; Vasculitis leucocitoclástica
Referencias
Dinulos JGH. Hypersensitivity syndromes and vasculitis. In: Dinulos JGH, ed. Habif's Clinical Dermatology. 7th ed. Philadelphia, PA: Elsevier; 2021:chap 18.
Stone JH. The systemic vasculitides. In: Goldman L, Cooney KA, eds. Goldman-Cecil Medicine. 27th ed. Philadelphia, PA: Elsevier; 2024:chap 249.
Stone JH. Immune complex–mediated small vessel vasculitis. In: Firestein GS, McInnes IB, Koretzky GA, Mikuls TR, Neogi T, O'Dell JR, eds. Firestein & Kelley's Textbook of Rheumatology. 12th ed. Philadelphia, PA: Elsevier; 2025:chap 92.
Sunderkötter CH, Zelger B, Chen KR, et al. Nomenclature of cutaneous vasculitis: dermatologic addendum to the 2012 revised International Chapel Hill Consensus Conference Nomenclature of vasculitides. Arthritis Rheumatol. 2018;70(2):171-184. PMID: 29136340 pubmed.ncbi.nlm.nih.gov/29136340/.
Ultima revisión 4/1/2025
Versión en inglés revisada por: Diane M. Horowitz, MD, Rheumatology and Internal Medicine, Northwell Health, Great Neck, NY. Review provided by VeriMed Healthcare Network. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.