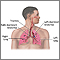
Es la presencia de aire en el mediastino. Mediastino es el espacio en medio del tórax entre los pulmones y alrededor del corazón.
Causas
El neumomediastino no es común. La afección puede ser causada por lesión o enfermedad. Ocurre con mayor frecuencia cuando el aire se filtra desde cualquier parte del pulmón o vías respiratorias hacia el mediastino.
El aumento en la presión en los pulmones o las vías respiratorias puede ser causado por:
- Demasiada tos
- Hacer contracciones de manera repetitiva para aumentar la presión abdominal (como al pujar durante un parto o una defecación)
- Sibilancias
- Vómitos
También puede ocurrir después de:
- Una infección en el cuello o el centro del tórax
- Ascensos rápidos en altitud, practicar buceo
- Un desgarro del esófago (el conducto que conecta la boca y el estómago)
- Ruptura de la tráquea
- Uso de un respirador (ventilador)
- Uso de drogas psicoactivas inhaladas como marihuana, cocaína y crack
- Cirugía
- Trauma torácico
El neumomediastino también puede ocurrir cuando se colapsa un pulmón (neumotórax) o con otras afecciones.
Síntomas
Puede que no haya síntomas. Generalmente esta afección causa dolor torácico por detrás del esternón, el cual se puede irradiar hacia el cuello o los brazos. El dolor puede ser peor cuando uno toma una respiración o se traga algo.
Pruebas y exámenes
Durante un examen físico, su proveedor de atención médica puede sentir pequeñas burbujas de aire bajo la piel del tórax, los brazos o el cuello (llamado enfisema subcutáneo).
Se puede realizar una radiografía de tórax o una tomografía computarizada de tórax. Esto se hace para confirmar si hay aire en el mediastino y ayudar a diagnosticar un agujero en la tráquea o el esófago.
Al ser examinada, a veces la cara y los ojos de la persona pueden parecer muy abultados (hinchados). Esto se puede verse peor de lo que en realidad es.
Tratamiento
A menudo, no se requiere ningún tratamiento, ya que el cuerpo gradualmente absorberá el aire. Respirar altas concentraciones de oxígeno puede acelerar este proceso.
El proveedor puede colocar una sonda pleural si usted también tiene un pulmón colapsado. También se puede necesitar tratamiento para la causa subyacente del problema. Si tiene un agujero en la tráquea o el esófago es necesario cerrarlo con cirugía.
Expectativas (pronóstico)
El pronóstico depende de la enfermedad o eventos que ocasionaron el neumomediastino.
Posibles complicaciones
El aire se puede acumular y entrar al espacio alrededor de los pulmones (espacio pleural), haciendo que el pulmón colapse.
En pocas ocasiones, el aire puede entrar en la zona entre el corazón y el saco delgado que rodea este órgano. Esta afección se denomina neumopericardio.
En otros casos poco comunes, se acumula tanto aire en la mitad del pecho que comprime el corazón y los grandes vasos sanguíneos, de manera tal que no pueden funcionar apropiadamente.
Todas estas complicaciones requieren atención urgente debido a que pueden ser mortales.
Cuándo contactar a un profesional médico
Acuda a la sala de urgencias o llame al 911 o al número local de emergencias si tiene un fuerte dolor en el pecho o dificultad para respirar.
Nombres alternativos
Enfisema mediastínico
Imágenes
Referencias
McCool FD. Diseases of the diaphragm, chest wall, pleura, and mediastinum. In: Goldman L, Cooney KA, eds. Goldman-Cecil Medicine. 27th ed. Philadelphia, PA: Elsevier; 2024:chap 86.
Vemana AP, Haider SK. Pneumomediastinum. In: Kliegman RM, St. Geme JW, Blum NJ, et al, eds. Nelson Textbook of Pediatrics. 22nd ed. Philadelphia, PA: Elsevier; 2025:chap 462.
Ultima revisión 8/19/2024
Versión en inglés revisada por: Allen J. Blaivas, DO, Division of Pulmonary, Critical Care, and Sleep Medicine, VA New Jersey Health Care System, Clinical Assistant Professor, Rutgers New Jersey Medical School, East Orange, NJ. Review provided by VeriMed Healthcare Network. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.