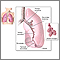
Si usted inhala un objeto extraño por la nariz, la boca se puede atorar en el tracto respiratorio. Esto puede causar problemas respiratorios o asfixia. El área alrededor del objeto también puede infectarse.
Consideraciones
Los niños de 6 meses a 3 años están en el grupo de edad que tiene más probabilidad de respirar (inhalar) un objeto extraño. Estos elementos pueden incluir semillas, monedas, juguetes, pelotas u otros elementos o alimentos pequeños.
Causas
Los niños pequeños pueden inhalar fácilmente alimentos pequeños (semillas, nueces o palomitas de maíz) y objetos (botones, cuencas, partes de juguetes) cuando juegan o comen. Esto puede causar un bloqueo total o parcial de las vías respiratorias.
Las vías respiratorias de los niños son más pequeñas que las de los adultos. Tampoco pueden mover tanto aire cuando tocen para empujar el objeto. Por lo tanto, es más probable que un objeto extraño se atore y bloquee el paso del aire.
Síntomas
Los síntomas incluyen:
- Asfixia
- Tos
- Dificultad para hablar
- Problemas para respirar o dejar de hacerlo (estrés respiratorio)
- Que el rostro se ponga azul, rojo o blanco
- Sibilancias
- Dolor de pecho, garganta o cuello
Algunas veces, solo se observan síntomas menores inicialmente. El objeto se puede olvidar hasta que se presentan síntomas como inflamación o infección.
Primeros auxilios
Se pueden aplicar primeros auxilios a un bebé o niño mayor que haya inhalado un objeto. Los primeros auxilios incluyen.
- Palmadas en la espalda o compresiones en el pecho en bebés.
- Compresión abdominal para niños mayores.
- Si el bebé o el niño continúan teniendo problemas para respirar, es posible que necesiten reanimación cardiopulmonar de emergencia.
Asegúrese de estar capacitado para brindar primeros auxilios.
Los padres de bebés y niños pequeños deberían considerar tomar una clase de soporte vital básico de la American Heart Association.
Cualquier niño que pudo haber inalado un objeto extraño debe ser atendido por su proveedor de atención médica. Un niño con las vías respiratorias bloqueadas requiere de asistencia médica de emergencia.
Si la asfixia o la dos desaparece y el niño no tiene otros síntomas, es necesario observarlos en caso de presentar señales o síntomas de infección o irritación. Es posible que se necesiten radiografías.
Puede ser necesario realizar un procedimiento llamado broncoscopía, para confirmar el diagnóstico y extraer el objeto. Pueden requerirse antibióticos y terapia respiratoria si se desarrolla una infección.
Lo que no debe hacer
No alimente a la fuerza a los bebés que están llorando o respirando rápidamente. Esto puede causar que el bebé inhale alimentos líquidos o sólidos a sus vías respiratorias
Cuándo contactar a un profesional médico
Contacte a su proveedor o llame al 911 o su número local de emergencias si piensa que un niño ha inhalado algún objeto extraño.
Prevención
Las medidas preventivas incluyen:
- Mantenga los objetos pequeños fuera del alcance de los niños.
- No haga que hablen, se rían o jueguen mientras tienen alimento en la boca.
- No suministre a niños menores de 3 años, alimentos peligrosos como salchichas, uvas enteras, nueces, palomitas de maíz, alimentos con hueso o semillas, o dulces duros.
- Enseñe a los niños que eviten colocarse objetos en la nariz o en otras aberturas del cuerpo.
Nombres alternativos
Vías aéreas obstruidas; Bloqueo en las vías respiratorias
Referencias
Gorelik M, Schroeder JW. Foreign bodies in the airway. In: Kliegman RM, St. Geme JW, Blum NJ, et al, eds. Nelson Textbook of Pediatrics. 22nd ed. Philadelphia, PA: Elsevier; 2025:chap 435.
Hairston TK, McNamara L. Emergency and critical care management. In: Kleinman K, Mcdaniel L, Molloy M, eds. Harriet Lane Handbook, The. 23rd ed. Philadelphia, PA: Elsevier; 2024:chap 1.
Marcdante KJ, Kliegman RM, Schuh AM. Upper airway obstruction. In: Marcdante KJ, Kliegman RM, Schuh AM, eds. Nelson Essentials of Pediatrics. 9th ed. Elsevier; 2023:chap 135.
Shah SR, Little DC. Ingestion of foreign bodies. In: Holcomb GW, Murphy JP, St. Peter SD, eds. Holcomb and Ashcraft's Pediatric Surgery. 7th ed. Philadelphia, PA: Elsevier; 2020:chap 11.
Ultima revisión 4/9/2024
Versión en inglés revisada por: Frank D. Brodkey, MD, FCCM, Associate Professor, Section of Pulmonary and Critical Care Medicine, University of Wisconsin School of Medicine and Public Health, Madison, WI. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.